ما لا تعرفه عن علاج الإكتئاب
المبادئ الأساسية في وصف علاج الاكتئاب:
- ناقش مع المريض اختيار الدواء ومدى توافر وسائل أخرى للعلاج غير الأدوية (إن أمكن) وفي معظم البلاد العربية حيث ضعف الدخل المادي ونظرة المريض للدواء النفسي تجعل من الصعب توفير هذا الاختيار.
- ناقش مع المريض النتائج المتوقعة مثل التحسن التدريجي للأعراض خلال أسابيع، وأخبره أيضًا أن الأيام الأولي من العلاج سوف ينتابك فيها دوخة خفيفة، فقد للشهية، اضطرابات خفيفة في المعدة، غثيان، ربما زيادة في فترة النوم.
- يتم وصف جرعة من الدواء لمدة 6 – 9 شهور وعند تكرار النوبات قد تطول مدة العلاج لأكثر من ذلك.
- يتم سحب الدواء تدريجيًا ويتم إخبار المريض بأعراض قطع الاستخدام.
الإرشادات الموثقة في علاج الاكتئاب:
ملخص إرشادات NICE المعهد الدولي للصحة الاكلينيكية:
- لا يوصي باستخدام مضادات الاكتئاب في علاج الاكتئاب البسيط القريب الحدوث (Recent onset) بل المتابعة ومساعدة هؤلاء الأشخاص والعلاج المعرفي السلوكي والتمارين هو ما يوصى به في هذه الحالة.
- يوصى باستخدام مضادات الاكتئاب في حالة الاكتئاب متوسط وعالي الشدة وفي حالات dysthymia.
- يوصى باستخدام مثبطات استرجاع السيروتونين في البداية.
- يجب إعلام المرضى بأعراض قطع الاستخدام لمضادات الاكئتاب.
- لحالات الاكتئاب الحاد يوصى بالجمع بين مضادات الاكتئاب و العلاج النفسي (العلاج المعرفي السلوكي) .
- لعلاج الحالات المقاومة للعلاج يوصى باستخدام الليثيوم أو مضاد للذهان أو مضاد اكتئاب آخر مع المضاد الأول.
- المرضى الذين عانوا من نوبتين أو أكثر مع اضطراب في النشاط المهني يجب علاجهم على الأقل سنتين مع التقييم المستمر لهم.
- يتم استخدام ( ECT) (جلسات ضبط إيقاع المخ) في حالات الاكتئاب الحاد والمقاوم للعلاج.
ملخص لجنة سلامة الأدوية عن SSRIs (MHRA/ CSM):
- يتم استخدام أقل جرعة ممكنة.
- يتم تقييم الحالة في الأسابيع الأولى وملاحظة حدوث عدم الاحساس بالراحة والهياج والميول الإنتحارية (خاصة في الشباب أقل من 30).
- يجب إيقاف الدواء تدريجيًا.
- فينلافاكسين كان محدود الاستخدام في البداية لآثاره السامة على القلب لكن هذا لم يعد مستمرًا حتى الآن.. لكن الجرعة الزائدة من هذا الدواء أكثر ضررًا من مثبطات استرجاع السيوتونين.
وفيما يلي مخطط لعلاج الاكتئاب
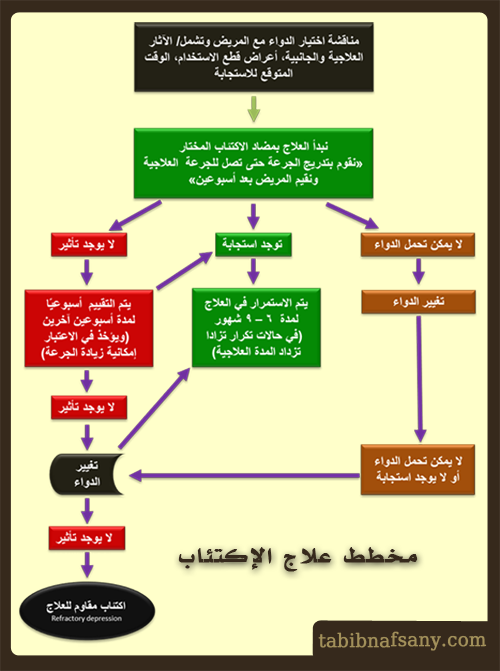
ملاحظـــــــات
- لتقييم تأثير الدواء على أعراض الاكتئاب يجب إتباع بعض المعايير القياسية المعروفة لقياس درجة الإكتئاب مثل scale Montgomery – Asberg Depresion Rating Scale – Hamilton Dep. Rating Scale
- عند تغيير الدواء يتم اختيار دواء من مجموعة دوائية مختلفة وهناك بعض الأدلة على فعالية استخدام دواء آخر من نفس المجموعة.
- توضح الدراسات أنه يمكن زيادة جرعة كل من دواء الفنالافكسين Venlafaxine و إيستالوبرام Escitalopram و مضادت الإكتئاب ثلاثية الحلقة TCAS للحصول على النتائج المرجوة ولكن ذلك ليس منطبق على مثبطات استرجاع السيرتونين الإنتقائية SSRIs .
- يتم تغيير الدواء مبكرًا (بعد أسبوع أو أسبوعين) إذا كانت الآثار الجانبية غير محتملة أو لا يوجد تأثير على الإطلاق (بعد مرور 3 – 4 أسابيع).
الدور الوقائي لمضادات الاكتئاب:
يجب استمرار العلاج لمدة 6 – 9 شهور على الأقل، وفي حالة توقف الاستخدام بعد الشفاء مباشرةً فإن 50% من المرضى تعود لهم أعراض الاكتئاب في خلال 3 – 6 شهور.
الاكتئاب المتكرر:
هناك عوامل كثيرة تزيد من تكرار الاكتئاب ومنها (وجود تاريخ عائلي للمرض – عسر المزاج dysthmia – وجود مرض آخر – الإناث – طول مدة النوبات – مدى المقاومة للعلاج – وجود مرض عضوي مزمن – عوامل اجتماعية مثل عدم وجود علاقات قوية أو الضغوط النفسية) – هناك بعض الأدوية التي قد تسبب المرض.
وقد وجد أن من 50 – 85% من المرضى الذين عانوا من نوبة واحدة سوف يدخلون في نوبة ثانية بينما 80 – 90% من الذين عانوا من نوبة ثانية سوف يدخلون في نوبة ثالثة.
تؤكد الدراسات أن الاستمرار في تناول العلاج يقلل عودة الأعراض بنسبة 65%
جرعات الوقاية:
هى نفس الجرعات المستخدمة أثناء وجود المرض، وهناك بعض الأدلة على استخدام جرعات أقل.
يجب الاستمرار على تناول مضادات الاكتئاب عند التوقف عند استخدام العلاج بجلسات تنظيم إيقاع المخ حيث تعود الأعراض مرة أخرى عند عدم فعل ذلك، ويجب استخدام دواء مختلف عن ذلك الذي لم يعطي استجابة منذ البداية ويرجع المريض للعلاج بجلسات تنظيم إيقاع المخ.
الليثيوم له دور في الوقاية من الاكتئاب ولكن لا يوصى باستخدامه بمفرده للوقاية من الاكتئاب، يمكن استخدامه مع النور تربتالين Nortriptylene، البقاء على استخدام الليثيوم يحمي من التفكير في الانتحار.
يجب أن يعلم المريض أن مضادات الاكتئاب فعالة ولا تؤدي للإدمان ولا تفقد فاعليتها مع مرور الوقت ولا تسبب أعراض جانبية جديدة مع طول مدة الاستخدام.
الاختيار الأول لعلاج الاكتئاب المقاوم للعلاج Refractory Depression:
الاكتئاب المقاوم للعلاج يصعب علاجه والنتائج غير مرضية – برنامج STAR- D (طريقة لتتابع بدائل العلاجات للشفاء من الاكتئاب) – في هذه الدراسة:
في المرحلة الأولى: 2786 مريض أخذوا دواء سيتالوبرام Citalopram (الجرعة المتوسطة 41.8 مجم/ اليوم) لمدة 14 أسبوع (Remission 28%)
تتابع استخدام الأدوية موضح في الشكل التالي:

ولقد أوضحت هذه الدراسة أن العلاج يجب أن يكون بطريقة مرنة أى تتغير طبقًا للمريض لأنه لا يمكن توقع النتائج.
وأكدت الدراسة أن استخدام Bupropion – Buspirone لمضاعفة تأثير العلاج أفضل بكثير من استخدام Nortriptyline – T3
بعض الأدوية المستخدمة:
الليثيوم:
تتم إضافته لمضادات الاكتئاب (بحيث يكون مستواه في البلازما 0.4 – 1 ميللي مول/ لتر)، وهو فعال في نصف الحالات تقريبًا ولكن له آثار جانبية عندما ترتفع الجرعة فيحتاج المريض للتقييم المستمر.
ECT: (جلسات تنظيم إيقاع المخ)
فعالة في العلاج ولكن هذا النوع من العلاج له سمعة سيئة لدى الناس رغم فعاليته الكبيرة في الحالات الصعبة غير المستجيبة للعلاج وفي المريض المتهيج والذي يحاول الانتحار والذي يرفض الطعام والشراب والعلاج تماماً، كما أنه يحتاج لتخدير كامل قبل الجلسة ولذلك يعزي به كعلاج نهائي، وهو يعطى مع الأدوية الأخرى.
T3 (20 – 50 mg\ day):
يتحمله المريض ولكن يجب قياس وظائف الغدة الدرقية عند المتخصصين.
استخدام أولانزابين Olanzapine (12.5 مجم) + فلوكسيتين Fluoxetine (50 مجم):
يتحملها المريض ولكنها غالية الثمن وقد تزيد الوزن.
SNRI/ SSRIs + (300 – 600 mg) Quetiapine
يتحملها المريض مع احتمالية حدوث هبوط في ضغط الدم، رغبة في النوم، إمساك.
دواء ريسيبريدون Risperidone (0.5 – 2 مجم):
يتحمله المريض.. من الآثار الجانبية حدوث هبوط في ضغط الدم وزيادة هرمون البرولاكتين.
أربيبرازول Aripiprazole (5 – 20 مجم):
يتحمله المريض.. من آثاره الجانبية عدم الاحساس بالراحة و akathesia شائعة الحدوث.
بوبروبيون Bupropion (400 مجم):
يتحمله المريض وأكدت عليه دراسة STAR – D
SSRI – Venlafaxine + Mianserin (30 mg) – Mirtazapine (30 – 45 mg):
يتحمله المريض ويستخدمه الأطباء بكثرة، dyscrasia -serotonin syndrome
مع ملاحظة أن هذه الإضافات معتمدة أكثر على التجارب الإكلينيكية ويمكن استخدام وسائل علاجية أخرى مثل العلاج المعرفي السلوكي.
الاختيار الثاني:
لاموتريجين Lamotrigine: (200 مجم/ اليوم)
يتم استخدامه بكثرة خاصة عندما يكون الاكتئاب ثنائي القطب، ولكن يجب تدريج الجرعة ببطء، احتمالية حدوث طفح جلدي شديد.
بيندول Pindolol: (5 مجم 3 مرات يوميًا أو 7.5 مجم مرة يوميًا)
يتحمله المريض وتتم إضافته إلى Venlalaxine, tradozone, SSRI
بسبيرون Buspirone+ SSRIs: (60 مجم)
STAR- D – عند زيادة الجرعة لا يتحمله المريض
فينلافاكسين Venlafaxine:
STAR- D يتحمله المريض، يحدث معه غثيان وقئ وأعراض قطع الاستخدام قد تحدث ويجب متابعة قياس ضغط الدم
اختيارات أخرى:
- Amantadine (300 مجم/ اليوم)
- Carbergoline (2 مجم/ اليوم)
- Clonazepam (0.5 – 1 مجم/ اليوم)
- Mecamylamine (10 مجم/ اليوم)
- Metyrapone (1000 مجم/ اليوم)
- Tryptophan (2 – 3 جرام 3 مرات)
- Yohimbine (30 مجم/ اليوم)
- Zinc (25 مجم/ اليوم)
- Ziprasidone (160 مجم/ اليوم)
- TCA + MAOI (يجب الاستخدام بحرص)
- Dexamethasone (3 – 4 مجم/ اليوم) لمدة 4 أيام فقط
- Ketoconazole (400 – 800 مجم/ اليوم) نادر الاستخدام، الخوف من التأثير على الكبد
- Modalinil (100 – 400 مجم/ اليوم) ربما يجعل القلق أسوأ
- Nemifitide (40 – 240 تحت الجلد)
- Lithium + Nortriptyline
- Oestrogens
- Omega -3- Triglycerides (1000 – 2000 مجم/ اليوم)
- Pramipexole (0.125 – 5 مجم/ اليوم)
- Riluzole (100 – 200 مجم/ اليوم) غالي الثمن
- S- adenojyL-L- – Methionine
- TCA + SSRI
- rTMS
- جرعة عالية من TCA
- Testosterone gel
- تنبيه العصب الحائر Vagus
- جرعة عالية من Venlalaxine (600 مجم/ اليوم) يجب متابعة القلب وضغط الدم.
- Clomipramine + Ven وريدي، يجب متابعة القلب
الاكتئـــــاب الذهانـــــــي
الأعراض الذهانية تجعل المرضى أسوأ من هؤلاء الذين ليس لديهم تلك الأعراض، وفي هذه الحالة يوصي باستخدام مضادات الاكتئاب والذهان معًا حيث أن ذلك أكثر فاعلية من استخدام مضادات الذهان بمفردها..
ولكن ليس معروف إن كان أكثر فاعلية من استخدام مضادات الاكتئاب بمفردها أم لا.
ومضادات الاكئتاب ثلاثية الحلقة أكثر فاعلية من مضادات الاكتئاب الأخرى في علاج الاكتئاب الذهاني.
مرضى الاكتئاب الذهاني يستجيبون بشكل أقل للعلاج الدوائي والسلوكي..
العلاج بجلسات تنظيم إيقاع المخ فعال في علاج الاكئتاب الذهاني كما أنه يمنع عودة الأعراض.
هناك بعض الأدلة على فاعلية مضادات الجلوكوكورتيكويد “antiglucocorticoids” في العلاج
تأثير بعض الأدوية على العلاج بالصدمات (جلسات تنظيم إيقاع المخ):
- BZ: بينزوديازيبين..
يقلل فترة التشنج وقد تزيد من الحد الذي تحدث عنده التشنجات، وهى طويلة المفعول لذلك يجب إقافها قبل الجلسة بعدة أيام.. كما أنها قد تزيد من الآثار الجانبية للتخدير، وإذا كان استخدامها ضروري يجب استخدام مؤثر أقوى (Higher stimulus) - مثبطات استرجاء السيروتونين الانتقائية (SSRI):
لها تأثير بسيط على فترة التشنج ويمكن أن تستخدم حتى ميعاد الجلسة. - فنلافكسين Venlafaxine:
لها تأثير بسيط على فترة التشنج مع احتمالية حدوث استرخاء في عضلة القلب (Asystole) مع استخدام جرعات عالية 300 مجم/ اليوم، كما أنه مسبب للصرع عند استخدام جرعات عالية. - مضادات الاكتئاب ثلاثية الحلقة (TCAs)
قد تزيد فترة التشنج وتقلل من الحد الذي تحدث عنده التشنجات، تسبب عدم انتظام إيقاع القلب لذلك يجب تجنبها في المرضى كبار السن والمصابين بأمراض قلبية. - مثبطات مؤكسد أحادي الأمين (MAOIs):
لها تأثير بسيط على فترة التشنج ولكنها تتفاعل مع الأدوية المخدرة وقد تسبب ارتفاع مفاجئ في ضغط الدم لذلك يجب إخبار طبيب التخدير لاختيار مادة مناسبة للتخدير. - الليثيوم:
قد يزيد من فترة التشنج، قد يؤدي استخدامه مع الصدمات لحدوث اضطراب في الوعي delirium – confusion، البعض يفضل استخدام الليثيوم 48 ساعة قبل الصدمات.. في انجلترا يستخدم الليثيوم مع الصدمات ولكن باستخدام منبه قليل الشدة وبالمتابعة اللصيقة للمريض.. كما يجب ملاحظة أن الليثيوم يقوي تأثير بعض الأدوية مثل Suxamethonium - مضادات الذهان:
تزداد فترة التشنج مع دواء الكلوزابين Clozapine والفينوسيازين Phenothiazines - مضادات التشنج:
تقلل فترة التشنج، إذا كان الاستخدام بغرض تعديل المزاج يمكن استمرارية الاستخدام مع استخدام منبه عالي الشدة، أما إن كان الاستخدام لعلاج الصرع فالتفاعلات الدوائية ممكنة الحدوث حيث (فالبروت)Valproate قد يطيل فترة تأثير Thiopental – Carbamazepineg وقد يثبط neuromuscular blockage – Lamotrigineg لا تسبب أى تفاعل - أدوية البرابتيورات Barbiturates:
تقلل فترة التشنج وتستخدم في التخدير، Thiopental – Methohexital قد يسببا عدم انتظام ضربات القلب.
يجب مراعاة أنه عند استخدام الأدوية التي تقلل الحد الأدنى الذي تحدث عنده التشنجات أن نبدأ العلاج بالصدمات باستخدام منبه قليل الشدة (50 ميكروكولوم) وعند حدوث تشنجات طويلة المدة يجب إعطاء Diazepam وريدي.
أما عند استخدام الأدوية التي تعلي الحد الأدنى للتشنجات يجب استخدام منبه عالي الشدة.
يسبب العلاج بالصدمات عدم إدراك “”Cofusion”، ونادرًا ما يسبب هذيان “delirium” ولذلك يجب ملاحظة المريض عن قرب.. يمكن استخدام بعض الأدوية مثل الثيامين Thiamine (200 مجم/ اليوم) و دونوبيزيل Donepezil لتقليل تلك الأعراض كما يمكن استخدام دواء إبيبروفين Ibuprafen لمنع حدوث صداع.
المنبهات في علاج الإكتئاب
تعمل المنبهات على تقليل الشعور بالتعب وتزيد اليقظة وترفع المزاج، يستخدم عقار امفيتامين amphetamines في علاج الاكتئاب منذ 1930 وحديثًا يتم استخدام دواء مودافينيل Modafinil بينما يندر استخدام الأمفيتامين amphetamines الآن حيث تؤدي استخدام هذه الأدوية للتعود والاعتماد.
الاستخدام الطويل للجرعات العالية مرتبط بالذهان Methylphenidate يستخدم الآن بكثرة ولكن قد تكون له نفس الآثار الجانبية بينما مودافينيل Modafinil لا يؤدي للتعود والاعتماد أو الذهان ولكن ينقصه تأثير الشعور بالانبساط المصاحب لاستخدام الأمفيتامين amphetamines
وتختلف المنبهات عن مضادات الاكتئاب في أن تأثيرها يظهر خلال ساعات وبالتالي يمكن استخدامها عندما نحتاج تأثير قوي وسريع ويكون الاعتماد عليها لا يسبب مشكلة (مثل حالات الاكتئاب المصاحبة لمرض شديد)، وأيضًا يمكن استخدامها في حالات الاكتئاب الشديدة والطويلة المدى وغير المستجيبة للأدوية (مثل الحالات التي ستخضع للجراحة النفسية).
يستخدم مودافينيل Modafinil كعلاج مساعد مع مضادات الاكتئاب في بعض الحالات، كما يستخدم لبعض حالات الشعور بالتعب وكثرة النوم..
وعمومًا يجب اتخاذ الحذر عند استخدام المنبهات في علاج الاكتئاب حيث أن آثارها بعد الاستخدام قصير أو طويل المدى غير معروفة بعد.
- يستخدم مودافينيل Modafinil (100 – 200مجم/ اليوم) أو ميثايل فينيدات Methylphenidate (20 – 40مجم/ اليوم) أو Dexamphetamine (20 مجم/ اليوم) في علاج الاكتئاب ولكن الفاعلية أقل بكثير من مضادات الاكتئاب العادية.
- يستخدم مثبطات استرجاع السيريتونين الانتقائية SSRI + ميثيل فينيديات Methylphenidate (10 – 20 مجم/ اليوم) و مضادات الإكتئاب ثلاثية الحلقة TCAs + Methylphenidate (5 – 15 مجم/ اليوم) كعلاج مساعد ليسرع الاستجابة.
- مودافينيل Modafinil + SSRI (200 مجم/ اليوم) لعلاج الاكتئاب المصحوب بكثرة النوم والشعور بالتعب.. مع مراعاة أن مودافينيل Modafinil قد يسبب أفكار انتحارية.
- مودافينيل Modafinil + SSRI (100 – 400 مجم/ اليوم)، Dexamphetamine + MAOI (7.5 – 40 مجم/ اليوم) في علاج الاكتئاب المقاوم للأدوية.
- معدل مزاج (مع/ أو) مضاد اكتئاب + مودافينيل Modafinil (100 – 200 مجم/ اليوم) في علاج الاكتئاب ثنائي القطب.
- ميثيل فينيدات Methylphenidate (5 – 30 مجم/ اليوم) – Dexamphetamine (100 – 200 مجم/ اليوم) يستخدم في علاج الاكتئاب المصاحب للمراحل الأخيرة من السرطان (للمرضى المتوقع لهم العيش لفترة قصيرة “أسابيع قليلة” من وجهة نظر الطب وكل ذلك بأمر الله)
- ميثيل فينيدات Methylphenidate (1.25 – 20 مجم/ اليوم) يستخدم في علاج الاكتئاب عند كبار السن (عندما لا يتحملون مضادات الاكتئاب العادية أو عند وجود موانع لاستخدامها)
- ميثيل فينيدات Methylphenidate (5 – 40 مجم/ اليوم) – Modafinil (100 مجم/ اليوم) في علاج الاكئتاب ما بعد الجلطة.
- ميثيل فينيدات Methylphenidate (5 – 20 مجم/ اليوم) – Dexamphetamine (2.5 – 30 مجم/ اليوم) في علاج الاكتئاب الذي يحدث نتيجة أمراض عضوية.
- Dexamphetamine (2.5 – 40 مجم/ اليوم) في علاج الاكتئاب والشعور بالتعب المصاحبين لمرض الإيدز.
نقص الصوديوم الناشئ عن مضادات الاكتئاب
معظم مضادات الاكتئاب تسبب نقص الصوديوم في الدم عادة خلال 30 يوم من بداية العلاج، ولكن هذا الأثر ليس مرتبط بالجرعة الدوائية.. وينشأ هذا الأثر من اضطراب في إفراز الهرمون المضاد لإدرار البول (Antidiuretic) حيث يعتقد أن السيروتونين متعلق بتنظيم هذا الهرمون.
ونقص الصوديوم في الدم هو أثر جانبي خطير يحتاج لمتابعة المريض الدقيقة خاصة في المرضى الأكثر عرضة لحدوث هذا الأثر.
المرضى الأكثر عرضة لحدوث هذا الأثر هم كبار السن، الإناث، منخفضو الوزن، الذين يعانون من انخفاض تركيز الصوديوم في الدم – بعض الأدوية مثل الأدوية المدرة للبول ومضادات الالتهاب والكاربامازيبين والعلاج الكيماوي للسرطان، والفشل في وظائف الكلى، وجود أمراض عضوية أخرى مثل الضغط والسكر، الجو الحار.
يجب فحص المرضى لملاحظة أعراض نقص الصوديوم في الدم مثل (الدوخة – الصداع – الغثيان – التوهان – شعور بالتعب – تشنجات) كما يجب قياس نسبة الصوديوم قبل العلاج ثم بعد أسبوعين ثم بعد 4 أسابيع من العلاج ثم تتم المتابعة كل 3 شهور.
العــــــــلاج
يمكن علاج الحالات البسيطة عن طريق تقليل السوائل أو زيادة الملح في الطعام.. وعند بقاء الأعراض يجب إيقاف استخدام الدواء.
نسبة الصوديوم الطبيعية = 136 – 145 ميللي مول/ لتر
إذا كانت النسبة أكبر من 145 ميللي مول/ لتر يجب المتابعة حتى تصل للنسبة الطبيعية، وإذا كانت أقل من 125 ميللي مول/ لتر يجب تحويل المريض لطبيب متخصص حيث أنه في هذه الحالة هناك احتمالية حدوث أعراض خطيرة مثل التشنجات والإغماء وتوقف التنفس، ويجب إيقاف استخدام مضاد الاكتئاب على الفور.
إذا عانى المريض من هذا الأثر مع أحد مثبطات استرجاع السيروتونين فهناك احتمال لحدوث ذلك مرة أخرى مع استخدام هذا الدواء أو أى دواء من نفس هذه الفئة، وهناك احتمالية ضعيفة لحدوث نقص الصوديوم مع دواء من فئة مختلفة أيضًا.
لذلك عند عودة المريض لاستخدام مضادات الاكتئاب يجب وصف دواء من فئة مختلفة ومن الأفضل أن يكون من الأدوية التي تزيد نسبة النورأدرينالين مثل (Lofepramine – Reboxetine) أو من مثبطات مؤكسد أحادي الأمين مثل (Moclobemide) مع البدء بجرعة صغيرة وزيادتها ببطء ومتابعة المريض، وإذا حدثت الأعراض مرة أخرى وكان استخدام مضاد الاكتئاب ضروريًا فيجب تقليل السوائل المعطاة للمريض ويمكن أيضًا استخدام Demeclocycline.
هناك بعض الأدوية الأخرى التي تسبب نقص الصوديوم في الدم مثل Carbamazepine ومضادات الذهان.
اكتئاب ما بعد الجلطة
يحدث الاكتئاب بنسبة 30 / 40% في المرضى الذين نجوا من جلطات وهذا يعطل تأهيلهم الوظيفي.. ويوصى باستخدام مضادات الاكتئاب كعلاج وكوقاية من الاكتئاب الحادث ما بعد الجلطة، ولكن التفاعل مع الأدوية الأخرى خاصة (Warfarin) يمثل عائقًا في العلاج ومثبطات استرجاع السيروتونين تحمي من تكوين الجلطات الناتجة من انسداد الأوعية الدموية (embolic stroke) ولكنها قد تتسبب في حدوث الجلطات الدموية (hemorrhagic stroke).
ويوصى باستخدام مثبطات استرجاع السيروتونين Nortriptyline, Mirtazapine في علاج اكتئاب ما بعد الجلطة.
وعند استخدام مثبطات استرجاع السيرتونين الانتقائية SSRIs في المرضى الذين يتناولون الأسبرين أو أى مضاد للتجلط بإعطاء دواء لحماية المعدة (proton- pump inhibitors)
وإذا كان المريض يأخذ دواء ورفاريين Warfarin يمكن إعطائه سيتالوبرام Citalopram حيث أنهما يتفاعلان معًا بصورة قليلة الخطورة.
مثبطات استرجاع السيروتونين والنزيف
يخرج السيروتونين الصفائح الدموية عند حدوث جرح ويعمل على حدوث انقباض في الأوعية الدموية وتجمع الصفائح الدموية مما يعمل على وقف النزيف، وتعمل مثبطات استرجاع السيرتونين الانتقائية SSRIs على تثبيط حامل السيروتونين والذي يعيد السيروتونين للصفائح الدموية وبذلك يقل السيروتونين في الصفائح الدموية وتقل القدرة على إيقاف النزيف (يصبح الفرد أكثر عرضة للنزيف).
وتشير العديد من الدراسات إلى أن المرضى الذين يأخذون مثبطات استرجاع السيرتونين الانتقائية SSRIs يكونوا أكثر عرضة لحدوث نزيف في الجهاز الهضمي العلوي (upper G1) مقارنة بنظائرهم من نفس العمر والجنس.. والمرضى الذين يأخذون جرعة صغيرة من الأسبرين لفترة طويلة تكون احتمالية حدوث النزيف ضعف احتمالية حدوثها مع المرضى الذين يأخذون مثبطات استرجاع السيرتونين الانتقائية SSRIs بمفردها بينما تناول مضادات الالتهاب المعروفة (NSAIDs) تزيد من الخطورة بمقدار 4 أضعاف.. كما تزيد الخطورة مع كبار السن والذين لديهم تاريخ مرضي لحدوث نزيف.. وتقل الخطورة لتصل للمعدل الطبيعي عند توقف استخدام مثبطات استرجاع السيرتونين الانتقائية SSRIs مما يدل على أن العلاج هو السبب في حدوث النزيف وليست صفات المريض الوراثية.
وتزداد أيضًا معدلات حدوث نزيف من الجهاز الهضمي السفلي وتزيف الرحم مع استخدام مثبطات استرجاع السيرتونين الانتقائية SSRIs، وهناك دراسة أشارت إلى أن المرضى الذين يتناولون مثبطات استرجاع السيرتونين الانتقائية SSRIs وخضعوا للجراحة (جراحة التشوهات خاصة) يحتاجون لنقل الدم بمقدار 4 أضعاف المرضى الآخرين (أى كل مريض من 10 مرضى يتناولون SSRIs يحتاج لنقل دم أثناء الجراحة) وهى أكثر من الخطورة المعرض لها المرضى الذين يتناولون مضادات الالتهان الغير استرويدية NSAIDs بمفردها.
كما أن هناك زيادة في احتمالية حدوث كسور مفصل الورك والكسور في المرضى كبار السن ومن ذلك تستنتج أنه الدمج بين كبر السن والخضوع للجراحة وتناول مضادات الالتهاب والعلاج بمثبطات استرجاع السيرتونين الانتقائية SSRIs يزيد من خطورة حدوث النزيف، كما يراعى استخدام مثبطات استرجاع السيرتونين الانتقائية SSRIs بحرص مع المرضى الذين يعانون من أى سبب للنزيف الداخلي مثل تليف الكبد.
ولكن وجد أنه لا توجد خطورة لحدوث النزيف مع جراحات الشريان التاجي أو فترة ما بعد الولادة.
وهناك بعض الدراسات التي أوضحت أن تأثير مثبطات استرجاع السيرتونين الانتقائية SSRIs في إحداث معدل أعلى للنزيف قد يعود بفائدة عدم تكوين السدادات (emoli) في الأوعية الدموية (مثل تأثير الأسبرين).
في المرضى الذين يتناولون عقار ورافارين warfarin تعمل مثبطات استرجاع السيرتونين الانتقائية SSRIs على زيادة النزيف من أماكن أخرى غير الجهاز الهضمي.
وقد نستخدم دواء يحمي المعدة (proton-pump inhibitors) مع مثبطات استرجاع السيرتونين الانتقائية SSRIs لتقليل معدل النزيف من الجهاز الهضمي.
مضادات الاكتئاب ومرض السكر
هناك علاقة قوية بين الاكتئاب ومرض السكر وتقدر بنسبة انتشار الاكتئاب في مرضى السكر بحوالي 9 – 60% اعتمادًا على أسلوب المسح المتبع، وعندما يعاني المريض من المرضين معًا يكون أكثر عرضة لمضاعفات القلب وتكون معدلات الوفاة أعلى ولذلك يكون علاج الاكتئاب المصاحب لمرضى السكر ضروري جدًا.
تأثير بعض مضادات الاكتئاب على نسبة السكر والوزن:
- مثبطات استرجاء السيروتونين الانتقائية (SSRI): لها تأثير إيجابي على مرض السكر (خاصة النوع الثاني) وقد تقل احتياجات المريض للأنسولين.. فلوكستين يعمل على تحسين HbA1c ويقلل احتياجات المريض لأنسولين ويعمل على إنقاص الوزن.. وهناك دراسات غير مؤكدة على أن الاستعمال الطويل قد يزيد من الوزن (أكثر من عامين) لهذه الأدوية قد يزيد من خطورة السكر.
- مضادات الاكتئاب ثلاثية الحلقة (TCAs): تعمل على زيادة الشهية وزيادة الوزن وزيادة نسبة السكر في الدم، واستخدامها لمدة طويلة قد يسبب السكر.. (Nortriptyline) يحسن الاكتئاب ولكن قد يجعل مرض السكر أسوأ.. و Clomipramine قد يسبب السكر.
- مثبطات مؤكسد أحادي الأمين (MAOIs) تسبب نوبات من الانخفاض الشديد في نسبة السكر بالدم وزيادة الوزن.
- مثبطات استرجاع السيروتونين والنورأدرينالين (SNRIs): ليس لها تأثير واضح على السكر أو الوزن.
- Mirtazapine: تسبب زيادة الوزن ولكن ليس له أثر معروف على السكر.
لذلك يوصى بفحص المرضى المصابين بالاكتئاب لاحتمالية إصابتهم بمرض السكر.
في المرضى المصابين بالسكر:
- نستخدم مثبطات استرجاء السيروتونين الانتقائية SSRIs في البداية (خاصة فلوكستين).
- مثبطات استرجاع السيروتونين والنورأدرينالين SNAIs تعتبر آمنة أيضًا.
- تجنب مثبطات مؤكسد أحادي الأمين MAOIs – مضادات الاكتئاب ثلاثية الحلقة TcAs
- يجب قياس نسبة السكر عند بداية العلاج بمضادات الاكتئاب وعند تغيير الجرعة وبعد إيقاف الاستخدام.
علاج الاكتئاب في كبار السن
يزداد انتشار معظم الأمراض العضوية مع زيادة السن والكثير من هذه الأمراض يكون مصحوبًا بالاكتئاب، وتكون نسبة الإعياء والوفاة مرتفعة مع كبار السن حيث أنهم أكثر عرضة للعواقب الناتجة من الإهمال ( الجفاف الشديد وانخفاض درجة حرارة الجسم) وأيضًا عدم القدرة على الحركة، وتقريبًا 20% من معدلات الانتحار تكون في كبار السن (نسب الانتحار دائمًا موجودة لدى المرضى الذين ليس لديهم إيمان كاف يردعهم عن إتخاذ مثل هذه الأفعال أو يدينون بمعتقدات لا تحرم ذلك، حيث أن هذا المريض لا يؤمن بأن هناك حجيما يخشاه ولا يؤمن كذلك بأن هناك نعيمًا يتوقعه ويأمل فيه، أما المريض المؤمن فلو فكر في الموت فهو يتمنى أن يتوفاه الله حتى يضع حدًا لتلك الآلام).
ومن الشائع أن كبار السن يأخذون وقت أطول لكى يستجيبوا لمضادات الاكتئاب ولكن يمكن التعرف على المرضى الذين لا يستجيبون لدواء معين خلال 4 أسابيع من العلاج.
وقد أفادت بعض الدراسات أن كبار السن الذين تم شفاءهم بفضل الله من نوبة اكتئاب واستمروا على العلاج سنتين ثم أوقفوا العلاج تكون نسبة عودة الأعراض حوالي 60% ولذلك يوصى باستخدام جرعة أقل من الدواء كوقاية مثل Dosulepin 75 مجم/ اليوم.
ليس هناك مضاد اكتئاب بلا عيوب ويجب اختيار الدواء على حسب حالة كل مريض مع مراعاة وجود أمراض عضوية أخرى ومراعاة الأدوية الأخرى التي يتناولها المريض.
مضادات الاكتئاب والجلطة القلبية
مع المرضى الذين عانوا من جلطات قلبية حديثة يحذر استخدام مضادات الاكتئاب الآتية Lofepramine –مضادات الاكتئاب ثلاثية الحلقة TcAs
ويجب الحرص عند استخدام مضادات الاكتئاب الآتية:
Citalopram – Paroxetine – fluxetine – MAOIs – Duloxetine – Venlafaxine – fluvoxamine – Trazodone – Reboxetine – Mirtazapine.
ويعتبر سيرترالين Sertraline هو أفضل اختيار لمرضى الجلطة القلبية والاكتئاب وأيضًا Moclobemide يعتبر آمنًا.
عدم انتظام ضربات القلب الناتج من مضادات الاكتئاب
يزيد الاكتئاب من الإصابة بأمراض القلب والأوعية الدموية كما يزيد من حدوث السكتات القلبية، وربما يرجع ذلك لعدة أسباب ومنها زيادة نشاط الصفائح الدموية وقلة تنظيم ضربات القلب وقلة النشاط الجسماني عمومًا وربما لأسباب أخرى.
وتسبب مضادات الاكتئاب ثلاثية الحلقة (ما عدا لوفيبرامين) عدم انتظام ضربات القلب، ويرجع ذلك لتأثيرها القوي في سد قنوات الصوديوم القلبية، كما أن لها تأثير على قنوات البوتاسيوم أيضًا..
وتوجد تغيرات واضحة في رسم القلب للمرضى الذين يتناولون هذه الأدوية (إطالة كل من PR – QRS – QT في رسم القلب ) ولذلك فإن متابعة المريض عن طريق عمل رسم قلب بصفة دورية هو أكثر دقة من قياس مستوى الدواء في البلازما.
وهناك أدلة محدودة على أن فينلافاكسين له نفس التأثير على قنوات الصوديوم والبوتاسيوم القلبية ولكن يندر حدوث عدم انتظام ضربات القلب حتى مع استخدام جرعات كبيرة من الدواء كما تقل التغيرات الحادثة في رسم القلب.
بينما يحدث كل من (موكلوبيمايد – سيتالوبرام – بيوبروبيون – ترازودون – سيرترالين) تغير طفيف في رسم القلب.. وهناك أدلة واضحة على إمكانية استخدام كل من سيرترالين وميرتازبين (وأيضًا سيتالوبرام وفلوكستين وبيوبروبيون) بأمان في المرضى الذين هم في خطر الإصابة بعدم انتظام ضربات القلب نتيجة لجلطة حديثة بالقلب.
وهناك مؤشر السمية القاتلة (Fatal toxicity index) وهو مقياس لعدد حالات الوفاة من الجرعات الزائدة لكل مليون مريض يتناولون الدواء، وهو يوضح أن السمية عالية في مضادات الاكتئاب ثلاثية الحلقة (خاصة دوسوليبين) بينما تكون السمية متوسطة مع فينلافاكسين و موكلوبيمايد وتقل السمية مع مثبطات استرجاع السيروتونين والمرتازابين والريبوكستين.
وقد يتغير هذا المؤشر مع الوقت.. فمثلاً نورتريبتيلين له مؤشرات تتراوح بين 0.6 ، 39.2 وهذا التغيير يعكس أن تأثير الدواء الواحد يمكن أن يختلف باختلاف المريض.
ويجب ملاحظة أن تأثير مضادات الاكتئاب على القلب وإحداث عدم انتظام في ضربات القلب متعلق بالجرعة لذا يجب متابعة المرض جيدًا عند زيادة جرعة الدواء وعمل رسم القلب لهم، ويوصي باستشارة طبيب متخصص في حالة وجود أى تغيير، كما يوصي بمراعاة الأدوية الأخرى التي يتناولها المريض لأمراض أخرى والتي قد تزيد خطورة مضادات الاكتئاب على القلب.
مضادات الاكتئاب والخلل في الوظائف الجنسية
يعتبر الخلل في الوظائف الجنسية (كعرض جانبي لمضادات الاكتئاب) سبب رئيسي في ترك المريض للعلاج كما أنه يدل على عدم كفاية الدواء وتدهور الحالة المرضية والتدخل لعلاج هذه المشكلة يحسن حياة المرضى بصورة كبيرة.
ويسبب الاكتئاب نفسه ومضادات أيضًا الاكتئاب اضطرابات في الرغبة الجنسية والشعور بالنشوة – الشعور بالإثارة.
ويمكن تحديد إن كان المرض أو الدواء هو سبب المشكلة على حسب شكوى المريض فنجد أن 40 – 50 % من مرضى الاكتئاب تقل لديهم الرغبة الجنسية والشعور بالإثارة في الفترة السابقة لتشخيصهم بحوالي شهر وحوالي 15 – 20 تكون لديهم مشكلة في الشعور بالنشوة قبل أخذ الدواء.
وبشكل عام يزداد انتشار وشدة الاضطرابات في الوظائف الجنسية بزيادة شدة الاكتئاب وبعض المرضى تتحسن عندهم تلك المشكلة بعد استخدام العلاج.
أما المرضى الذين تنشأ لديهم هذه المشكلة بعد استخدام العلاج فبعضهم يبقى كما هو وبعضهم يتحسن بينما يسوء البعض الآخر.
والسبب في حدوث الخلل في الوظائف الجنسية قد ينتج من بعض تأثيرات مضادات الاكتئاب مثل زيادة الرغبة في النوم، والتغيرات الهرمونية والخلل في التوازن بين الكولين والأدرينالين وتثبيط أكسيد النيتريك وزيادة السيروتونين.
ويرتبط حدوث هذه المشكلة بجرعة الدواء كما أن حدوثها قد يتغير من شخص لآخر والجدير بالذكر أن كل التأثيرات على الوظائف الجنسية تتوقف بتوقف العلاج (reversible) .. (وأنا رأيي الشخصي أن استعمال مضادات الاكتئاب لفترات طويلة تسبب قليل أو كثير من التبلد الانفعالي وبالطبع سوف يشمل هذا التبلد الانفعالي بعض العزوف “أو تكبير الدماغ” أو عدم التفكير كثيرًا في الرغبة الجنسية، لا أدري هل هو عرض جانبي من استعمال العلاج لفترات طويلة أم أن سن المريض له دور في العزوف عن هذه الرغبة تدريجيًا مع تقدم العمر، أم أن الاهتمام بهذه الرغبة مع بداية المرض ثم مع استعمال العلاج وطول فترة ذلك يؤدي إلى تعود المريض على عدم التفكير في هذه المسائل إلا قليلاً)..
كما أنه توجد بعض الحالات التي قد نعالجها باستخدام هذا العرض الجانبي لمضادات الاكتئاب مثل القذف المبكر والانحرافات الجنسية..
وفيما يلي عرض مفصل لتأثير كل دواء على الوظائف الجنسية:
- مضادات الاكتئاب ثلاثية الحلقة TCAs: والتي تقدر بنسبة 30% لانتشار حدوث خلل في الوظائف الجنسية مع استخدامها وهى تسبب قلة في الرغبة الجنسية، خلل في الانتصاب، تأخير الشعور بالنشوة، خلل في القذف، ألم عند القذف (نادر الحدوث) ويحدث تأخير الشعور بالنشوة إلى الضعف مع كلوميبرامين.
- مثبطات مؤكسد أحادي الأمين MAOIs: يحدث العرض بنسبة 40% ولها نفس تأثيرات مضادات الاكتئاب ثلاثية الحلقة TCAs وتقل الأعراض مع موكلوبيمايد لتصل إلى 4% فقط.
- مثبطات استرجاع السيروتونين SSRIs: يحدث العرض معها بنسبة 60 – 70% وهى تسبب قلة في الرغبة الجنسية وتأخير الشعور بالنشوة، ويرتبط (باروكستين) بحدوث خلل في الانتصاب وقلة الإفرازات المهبلية وتأخير القذف.. بينما قد يسبب (فلوكستين) الشعور بالتنميل في العضو الذكري أو المهبل، كما قد يسبب ألم عند القذف (نادر الحدوث).
- فينلافاكسين: يحدث العرض بنسبة 70% يسبب قلة في الرغبة الجنسية وتأخير الشعور بالنشوة كما أنه يسبب خلل في الانتصاب بنسبة قليلة ونادرًا ما يسبب ألم عند القذف.
- مرتازابين: يحدث العرض بنسبة 25% يسبب قلة في الرغبة الجنسية وتأخير الشعور بالنشوة، كما يسبب خلل في الانتصاب وعدم الاحساس بالنشوة بنسبة أقل.
- ريبوكستين: يحدث العرض معه بنسبة 5 – 10% يحدث تغييرات في الشعور بالنشوة.
- ترازودون: نسبة الحدوث غير معروفة، وهو يسبب خلل في القذف وقد يسبب زيادة أو قلة الرغبة الجنسية نادرًا ما يسبب ألم عند القذف.
- دولوكسيتين: نسبة الحدوث معه 46%، يسبب تغيرات في الشعور بالنشوة في الرجال.
العـــــــــــلاج
- يجب فحص المريض جيدًا والتأكد من عدم إصابته بمرض عضوي مثل السكر أو أمراض القلب والتي بدورها تسبب خلل في الوظائف الجنسية، كما يجب معرفة إن كانت هناك أسباب نفسية أو صعوبات في العلاقة بين الزوجين.
- تختفي الأعراض كلية في حوالي 10% من الحالات وتختفي الأعراض نسبيًا في حوالي 11% من المرضى، فإن لم يحدث زوال لتلك الأعراض يمكن تقليل الجرعة الدوائية أو إيقاف استخدام الدواء.
- قد يوقف استخدام الدواء في بعض الأيام ونعطي المريض راحة (Drug holidays) ولكن هذا الأسلوب قد يجعل أعراض الاكتئاب تعود أو قد يجعل المريض يعاني من أعراض قطع استخدام مضادات الاكتئاب.. ويمكن أن يجرب المريض أخذ الدواء في هذه الليلة قبل الجماع، وأحيانًا هذه الليلة والليلة التي قبلها.
- يمكن تغيير الدواء لدواء آخر لا يسبب نفس المشكلة التي عانى منها المريض، ويلاحظ أن بيوبروبيون والذي يستخدم على نطاق واسع في الولايات المتحدة له آثار جانبية جنسية ضئيلة، (ولكن لا يخفى عليكم أن هذا الدواء أنا أعتبره شخصيًا مضاد ضعيف للاكتئاب) ويمكن استخدامه مع مثبطات استرجاع السيروتونين SSRIs لتقليل هذه الأعراض، وتوجد أيضًا اللاصقات التي توضع عبر الجلد من مادة سيليجيلين وهى أيضًا لها آثار جانبية محدودة وأيضًا أجوميلاتين لا يسبب هذه الآثار الجانبية الجنسية.
- يمكن تحسين الانتصاب عند الرجال والوظائف الجنسية عند النساء باستخدام سيلدينافيل.
مضادات الاكتئاب وزيادة هرمون البرولاكتين
يتحكم الدوبامين في إفراز هرمون البرولاكتين وبطريقة غير مباشرة السيروتونين عن طريق مستقبلات معينة (5HT1C – 5HT2) وترتفع نسبة هذا الهرمون مع استخدام مضادات الاكتئاب وهذا يكون مصحوبًا ببعض الأعراض أولاً، ولذلك لا يوصى بالمتابعة الدورية لنسبة الهرمون إلا إذا ظهرت هذه الأعراض.. وعندما تحدث أعراض زيادة هرمون البرولاكتين يوصى باستخدام مرتازابين كمضاد للاكتئاب، مع ملاحظة أن هذه الأعراض تكون قليلة وقصيرة المدى بوجه عام.
وفيما يلي نتائج بعض الدراسات عن تأثير مضادات الاكتئاب في رفع نسبة هرمون البرولاكتين:
- مضادات الاكتئاب ثلاثية الحلقة TCAs: تسبب ارتفاع بسيط في الهرمون خاصة مع دوسوليبين وكلوميبرامين.
- مثبطات مؤكسد أحادي الأمين MAOIs: تسبب ارتفاع بسيط في الهرمون خاصة مع فينيلزين وترانيلسبرومين.
- مثبطات استرجاع السيروتونين SSRIs: قد تسبب سيلان اللبن دون حمل خاصة مع فلوكستين والباروكستين.
- مثبطات استرجاع السيروتونين والنورأدرينالين : يسبب فينلافاكسين ارتفاع في نسبة الهرمون ويسبب سيلان اللبن.
- ريبوكستين: يسبب ارتفاع مؤقت في الهرمون.
- مرتازابين وبيوبروبيون: لا يسببان زيادة في الهرمون.



